Acuut letsel van de knie wordt veroorzaakt door een contact trauma (val of verkeersongeval) of door een non-contact trauma (distorsie, sportletsel). De grootste Nederlandse studie naar knieletsels bij 1273 kinderen tot 16 jaar liet zien dat er meestal sprake was van weke delenletsel (82%). Haemarthros van de knie werd gevonden bij 18% na knietrauma. Haemarthros van de knie kwam vaker voor bij toenemende leeftijd: 5.7% < 10 jaar, 17,9% bij 11-12 jaar en 30,3% bij 13-16 jaar. In de jongste groep was de oorzaak van de haemarthros een patellaluxatie of metafysaire fractuur. In de oudste groep kinderen betrof dit naast patellaluxaties ook intra-articulaire fracturen, ligamentair- en meniscusletsels. Tot de leeftijd van 13 jaar komen knieletsels bij jongens en meisjes evenveel voor, boven de 13 jaar 2x vaker bij jongens. Het merendeel van de letsels vindt plaats bij sportactiviteiten. De grotere deelname aan sportactiviteiten door steeds jongere kinderen heeft geleid tot een toename van het aantal traumatische knieletsels in de afgelopen 10 jaar.
Voorste kruisband (VKB) letsels bij kinderen zijn zeldzaam, in totaal <5% van alle VKB letsels. Ze komen meestal voor bij kinderen ouder dan 9 jaar.
Skeletleeftijd en groeischijven
Rond de knie bevinden zich de twee belangrijkste groeischijven van het lichaam, verantwoordelijk voor het overgrote deel van de lengtegroei. De pathologie in en rond het kniegebied is bij kinderen anders dan bij volwassenen doordat de groeischijven een zwakke schakel vormen in de bewegingsketen; zij bieden minder weerstand tegen inwerkend geweld dan het harde bot en de sterke ligamenten van de knie. De distale femur epifyse is de grootste en snelst groeiende groeischijf van het lichaam, verantwoordelijk voor 70% van de femurlengte en 40% van de lengte van het been. De proximale tibia groeischijf draagt voor 55% bij aan de lengte van de tibia en 25% van de totale beenlengte. Gemiddeld zorgen deze twee groeischijven respectievelijk voor 1 cm en 0,6 cm lengtegroei per been per jaar. De groeischijven sluiten bij meisjes op de leeftijd van 14-16 jaar, bij jongens 16-18 jaar. De kalenderleeftijd komt niet altijd overeen met de skeletleeftijd (= potentiële restgroei van het kind). De skeletleeftijd wordt in NL bepaald door een röntgenfoto van de hand te maken. Beschadiging van deze groeischijven (door trauma of een VKB operatie) kan dus grote consequenties hebben voor de lengtegroei met name bij een jonger kind. In het voordeel van het kind werken daarentegen het meer vervormbare bot en de veerkracht van het dikke intra-articulaire kraakbeen.
Voorste kruisband (VKB) letsels bij kinderen
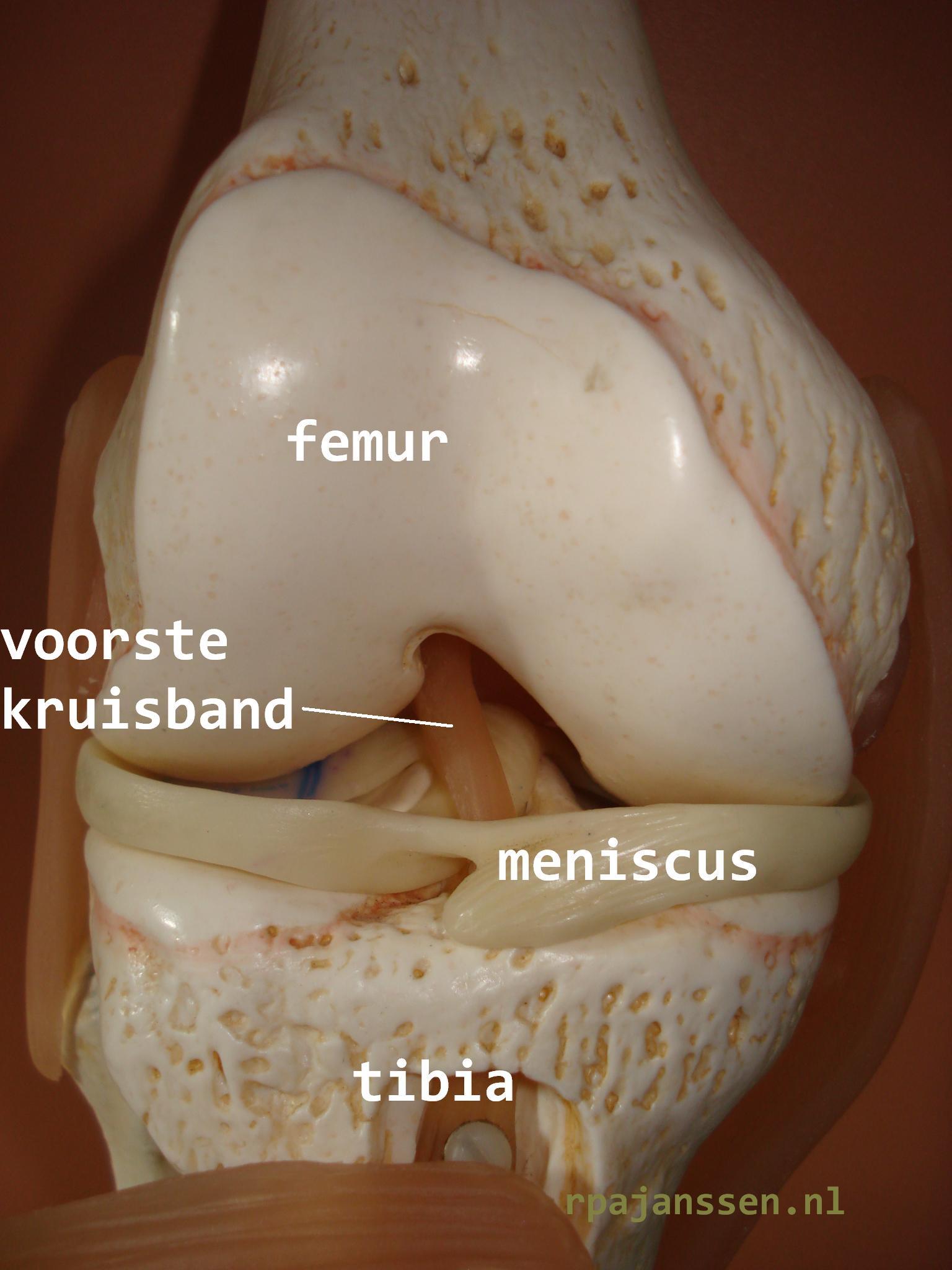
Er bestaan 2 soorten VKB letsels bij kinderen: eminentiafracturen (avulsiefractuur VKB uit tibia) en ligamentaire letsels (partieel of complete ruptuur).
- Eminentia fractuur:
Niet gedislokeerde avulsiefracturen van de tibia (eminentiafractuur) worden conservatief behandeld met 6 weken bovenbeengipskoker in strekstand van de knie. Een CT scan na aanleggen van het gips kan de mate van dislokatie het beste afbeelden. Een gedislokeerde eminentiafractuur dient chirurgisch te worden gereponeerd en gefixeerd, gevolgd door gipsimmobilisatie van 6 weken. Malunions van eminentiafracturen kunnen leiden tot strekbeperkingen en knie-instabiliteit.
- Ligamentair VKB letsel:
Partieel ligamentair letsel van de VKB (< 50% scheur van de VKB) kan conservatief behandeld worden met een fysiotherapie oefenprogramma. Scheuren > 50% geven slechtere uitkomsten en meer kans op volledige rupturen bij kinderen.
De behandeling van volledig ligamentaire VKB rupturen is controversieel. Er zijn twee mogelijkheden: 1) Conservatief behandelen met fysiotherapie, pivoterend sportverbod en evt. brace. Na uitgegroeid te zijn kan een VKB reconstructie plaats vinden bij blijvende instabiliteit; 2) VKB reconstructie bij open groeischijven.
Er zijn enkele case reports gepubliceerd waarin een spontaan herstel van een ligamentair VKB letsel is beschreven bij kinderen. In tegenstelling tot de achterste kruisband en de collateraalbandletsels, geneest een gescheurde VKB echter meestal niet. Recent zijn interessante publicaties verschenen over de behandeling van VKB letsels bij kinderen. Vooral de groep van kinderen met open groeischijven krijgt meer aandacht. In de nieuwe richtlijn Voorste Kruisbandletsel van de Nederlandse Orthopaedische Vereniging (NOV 2018, momenteel in commentaarfase) zal voor het eerst advies worden gegeven over deze letsels bij kinderen. Ondanks de toenemende wetenschappelijke interesse in de afgelopen tien jaar is er nog steeds controverse over de beste behandeling van VKB letsels bij kinderen met open groeischijven.
Behandeling van VKB letsel bij kinderen met open groeischijven
De behandeling van kinderen met VKB letsel en open groeischijven vergt goede voorlichting over voor- en nadelen aan kind, ouders en sportbegeleiders. De behandeldoelen zijn:
- Herstel van een stabiele, goed functionerende knie voor een gezonde actieve levensstijl gedurende de rest van zijn/haar leven
- Vermindering van de impact van bestaand of risico op verdere schade aan meniscus en kraakbeen, artrose en de noodzaak tot operaties
- Minimaliseren van risico op groeistoornissen en misvormingen van femur en tibia
Conservatieve behandeling
Revalidatie met adequate fysiotherapie (evt aangevuld met een kniebrace) kan een goede optie zijn. De principes van revalidatie zijn hetzelfde met of zonder VKB reconstructie. In Scandinavië is op basis van “copers” en “non-copers” een algoritme ontwikkeld met functionele en subjectieve patiëntparameters om te bepalen welke kinderen veilig kunnen worden toegestaan te sporten totdat ze uitgegroeid zijn. Dezelfde onderzoeksgroep (Moksnes et al.) heeft de enige observationele studie verricht naar secundaire letsels van niet-operatieve behandeling. In een prospectief cohort van 46 kinderen met open groeischijven bleek dat twee derde van de kinderen hun activiteiten konden voortzetten zonder klachten van instabiliteit noch secundaire letsels die een operatieve behandeling behoefden. De auteurs concluderen dat deze multidisciplinaire conservatieve behandeling de tijd kan overbruggen tot de kinderen zijn uitgegroeid.
Keerzijde van een conservatieve behandeling is de mogelijke noodzaak tot sportaanpassing. Tevens hebben diverse auteurs gerapporteerd dat een conservatieve behandeling van een VKB scheur van een kind met open groeischijven leidt tot meer secundaire meniscus- en kraakbeenletsels indien de kinderen weer gingen sporten.
Operatieve behandeling
In het laatste IOC consensus worden de volgende indicaties gesteld voor een VKB reconstructie bij kinderen:
- Hechten van een begeleidend meniscusletsel of kraakbeen fixatie
- Persisterende instabiliteit na adequate conservatieve behandeling
- Onacceptabele restricties in (sport)activiteiten om “giving-way” te beperken.
De nieuwe richtlijn Voorste Kruisbandletsel toont enige evidentie dat de kans op terugkeer naar sport groter lijkt voor kinderen die geopereerd zijn ten opzichte van kinderen die conservatief behandeld zijn. Ook een recente systematische review van Kay et al. toont aan dat >90% van kinderen en adolescenten terugkeren naar sport na een VKB reconstructie. Senorski et al. beschrijven echter dat er maar weinig kinderen het niveau van topsport halen na een VKB ruptuur (met of zonder operatie).
Keerzijde van een VKB reconstructie bij kinderen is een hogere reruptuur kans tov volwassenen. Wetenschappelijk is aangetoond dat kinderen tot 8x meer kans maken op een reruptuur van de VKB reconstructie onder de leeftijd van 18 jaar. Deze hoge reruptuur kans wordt bevestigd in Scandinavische registers. In de leeftijdsgroep van 13-15 jaar vond 6,7% VKB revisie-operaties plaats ten opzichte van 2% bij volwassenen. De combinatie van leeftijd (13-19 jaar) en voetballen verhoogt het risico op een VKB revisie-operatie tot 3 keer in vergelijking met volwassenen. In langere follow-up van 10-15 jaar worden 15-25% rerupturen beschreven na VKB reconstructie bij kinderen met open groeischijven.
Chirurgische technieken
Deze worden ingedeeld afhankelijk van de locatie van de femorale en tibiale boortunnels: 1) transfysaire techniek met plaatsing van de tunnels door de groeischijven (fysis); 2) epifysiare procedure waarbij de tunnels in de femorale en tibiale epifyse worden geboord; 3) extra-epifysaire techniek, met plaatsing van de graft rondom de groeischijven; en 4) combinatie van deze technieken. Hamstringpezen zijn de voorkeursgraft voor een VKB reconstructie bij kinderen met open groeischijven. Het is van belang dat er geen botpluggen of schroeven door de groeischijf worden geplaatst. De keerzijde van VKB reconstructies bij het groeiende kind is het risico op groeistoornissen door hitte ontwikkeling of transfysair boren van tunnels. Deze percentages variëren van 2-24% afhankelijk van de nauwkeurigheid van de metingen. Er is nog maar weinig bekend over de graft ontwikkeling met de groei.
Samengevat is er nog geen overtuigend bewijs welke operatietechniek het beste gebruikt kan worden bij kinderen met open groeischijven. Tot op heden is er ook geen wetenschappelijk bewijs dat een VKB reconstructie de knie beschermt tegen knie-artrose op de langere termijn.
PROMS bij kinderen
Patient Reported Outcome MeasureS (PROMS) zijn belangrijk voor het meten van het effect van de behandeling. Een recente systematische review van Dietvorst et al. naar psychometrische eigenschappen heeft aangetoond dat de Pedi-IKDC de beste PROM is bij kinderen tussen 6-18 jaar. Deze PROM is recent gevalideerd in Nederlands door van der Velden et al. Dietvorst et al. hebben recent een enquete gehouden onder de leden van de Nederlandse Vereniging voor Arthroscopie. In de Nederlandse praktijk blijkt een grote variatie in zowel conservatieve als operatieve behandeling van kinderen met VKB letsel en open groeischijven. Dit is niet anders dan de rest van Europa bleek uit een recente studie van ESSKA. Er zijn nog veel vragen onbeantwoord voor de optimale zorg bij deze doelgroep. Het is van belang om het kind voor groeistoornissen te vervolgen na een VKB reconstructie tot het einde van de groei.
Hoe nu verder?
De controverse en toenemende incidentie van VKB letsels bij kinderen hebben geleid tot wetenschappelijke interesse in nieuwere operatieve technieken van primair herstel van de VKB met scaffolds (Bridge-Enhanced ACL Repair (BEAR). Er zijn nog geen lange termijn resultaten bekend van deze technieken.
Er is een noodzaak voor lange termijn prospectieve studies naar verschillende behandelalgoritmen voor kinderen met VKB letsels. Er zijn hiervoor diverse initiatieven. In Nederland wordt momenteel een registratiesysteem ontwikkeld op initiatief van de Nederlandse Vereniging voor Arthroscopie. De onderzoeksgroep van Coöperatie Orthopedie Groot Eindhoven (COGE) heeft een onderzoekslijn VKB letsels bij kinderen. Martijn Dietvorst is één van mijn promovendi en verricht samen met diverse MSc studenten uitkomst studies na VKB letsels bij kinderen. Hierbij werkt COGE in Máxima Medisch Centrum o.a. samen met Aarhus University in Denemarken waar een landelijk VKB registratiesysteem reeds bestaat.
Maxima Medisch Centrum heeft een gespecialiseerde afdeling kinderorthopedie met een tertiaire verwijsfunctie voor groeistoornissen. In de follow-up is er een intensieve samenwerking met de kinderorthopedisch chirurgen voor evt behandeling van secundaire groeistoornissen na VKB reconstructies. Tevens ontwikkelen we samen met TU/e een Augmented Reality operatietechniek om de VKB operatie bij kinderen met open groeischijven veiliger te maken.
Máxima Medisch Centrum, als één van de expertisecentra voor kruisbandletsels bij volwassenen en kinderen, is ook partner in het nieuwe Europese Pediatric Acl Monitoring Initiative (PAMI) van ESSKA. Op het a.s. ESSKA congres in Glasgow (8-12 mei 2018, Schotland) ben ik op 12 mei voorzitter van de Instructional Course Lecture Pediatric injuries: treatment and challenges. Samen met Europese en Amerikaanse kinderkruisband-deskundigen op dit gebied zullen we de laatste update verzorgen van kennis en toekomstig onderzoek over VKB letsels bij kinderen met open groeischijven.
Samengevat is een VKB ruptuur een dramatisch trauma voor het actieve kind met open groeischijven. Er zijn vaak meer vragen dan antwoorden. De ervaring leert dat een open gesprek over de huidige stand van zaken, onzekerheden, controverses en relatieve wetenschappelijke kennis over het onderwerp, meestal leidt tot een verstandig besluit met actieve betrokkenheid van kind en ouders.
Referenties
- Ardern CL et al. 2018 International Olympic Committee consensus statement on prevention, diagnosis and management of pediatric anterior cruciate ligament (ACL) injuries. Knee Surg Sports Traumatol Arthrosc 2018;26:989-101
- Arts SJ, Polak MPJ, Janssen RPA. Anterior cruciate ligament regeneration in an 8-year old patient. J Knee Surg Rep 2015;00:1-4
- Dietvorst M, Reijman M, Groningen van B, Steen van der M, Janssen RPA. PROMs in pediatric knee ligament injury: use the PEDI-IKDC and avoid using adult PROMS. Knee Surg Sports Traumatol Arthrosc. First Published Online September 19, 2017. DOI: 10.1007/s00167-017-4687-3
- Dietvorst M, Reijman M, van Zutphen R, van den Bekerom MPJ, Meuffels DE, Somford MP, Janssen RPA. What is the current state of care for pediatric ACL-ruptures in the Netherlands: a survey. Submitted Knee Surg Sports Traumatol Arthrosc 2018
- Janssen RPA, Lind M, Engebretsen L, Seil R, Moksnes H, Faunø P, Murray M. Pediatric injuries: treatment and challenges. Instructional Course Lecture Book ESSKA Glasgow 2018
- Janssen RPA, Mourik van JBA. Knieletsels bij kinderen. In Kramer WLM, Bessems JHJM, Besselaar AT, Edwards M, e.a. Kindertraumachirurgie. Houten, Springer Nature-Bohn, Stafleu, Van Loghum, 2018, 2e herziene druk. ISBN 978 90 368 1869 8. NUR 871
- Kay J, Memon M, Marx RG, Peterson D, Simunovic N, Ayeni OR. Over 90% of children and adolescents return to sport after anterior cruciate ligament reconstruction: a systematic review and meta-analysis. Knee Surg Sports Traumatol Arthrosc 2018;26:1019-1036
- Meuffels DE, Diercks RL, Hoogeslag R, Brouwer RW, Janssen RPA, Leenhouts PA, Goedhart EA, Lenssen AF. Richtlijn Voorste Kruisbandletsel. NOV 2018 (commentaarfase bij diverse verenigingen)
- Seil R, Theisen D, Moksnes H, Engebretsen L. ESSKA partners and the IOC join forces to improve children ACL treatment. Knee Surg Sports Traumatol Arthrosc 2018;26:983-984
- Senorski EH, Weil R, Svantesson E, Feller JA, Webster KE, Engebretsen L, Spindler K, Siebold R, Karlsson J, Samuelsson K. “I never made it to the pros…” Return to sport and becoming an elite athlete after pediatric and adolescent anterior cruciate ligament injury-Current evidence and future directions. Knee Surg Sport Traumatol Arthroscopy 2018;26:1011-1018
- Velden CA, Steen van der MC, Leenders J, Douveren van FQMP, Janssen RPA, Reijman M. Validation of the Dutch versions of the Pedi-IKDC and KOOS-Child. Submitted Knee Surg Sports Traumatol Arthrosc 2018